При поперечном плоскостопии, если не начать его своевременное лечение, с внутренней стороны ступни начинает выпирать косточка. К сожалению, с этим нарушением в наши дни сталкиваются многие, а для лечения нужно без промедлений обращаться к опытному ортопеду.
- Когда начинать лечение?
- Стадии патологии косточки
- Какой должна быть профилактика?
- Что делать самостоятельно?
- Эффективность фиксаторов
- Как заниматься гимнастикой?
- Хирургия
Когда начинать лечение?
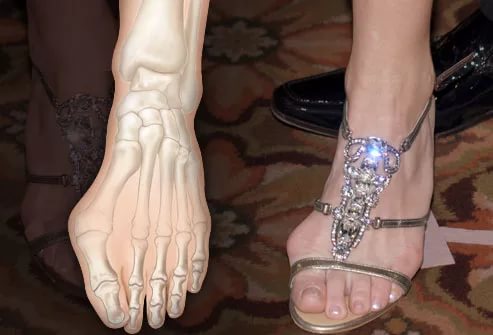
Первым и одним из главных симптомов, который беспокоит пациентов с деформацией стопы и выпирающей косточкой, является болезненность в зоне большого пальца. На начальных стадиях патологии ощущается дискомфорт, которые постепенно нарастает и превращается в резкие прерывистые или ноющие постоянные болевые ощущения.
Если еще не болят косточки при плоскостопии, но вы заметили изменение формы стопы – это тоже повод обратиться к ортопеду. Ступня начнет медленно расширяться и становиться более плоской. В запущенных случаях первый палец становится поверх второго, в результате чего он тоже начинает деформироваться.
В области фаланги большого пальца появляется непривлекательная шишка, которая доставляет серьезные неудобства, особенно женщинам. Становится невозможно выбирать привлекательную и комфортную обувь, но и в целом ступни выглядят не очень красиво.
Стадии патологии косточки
На первой стадии косточка стопы не болит, но со стороны заметно ее незначительное выпирание. Угол между большим пальцем и осью ступни не превышает 20 градусов. Если же он больше (но менее 30 градусов), у пациента возникают боли в ноге, быстро проходящие и обостряющие под воздействием нагрузок.
На третьей стадии угол находится в пределах 30-50 градусов, а ноги начинают болеть при ходьбе пешком из-за того, что косточка при деформации стопы трется об обувь. На последней стадии угол превышает 50 градусов, а косточка выпирает очень сильно. Боли не проходят даже в спокойном состоянии, а на подошвенной части возникают натоптыши, мозоли и потертости.
При обнаружении даже начальных симптомов и особенно если уже болят косточки при плоскостопии, отправляйтесь хотя бы к терапевту. Этот врач широкого профиля осмотрит ногу и поставит общий диагноз, перенаправив вас к узкоспециализированному врачу – хирургу, ортопеду или травматологу.
Какой должна быть профилактика?
Чтобы не допускать деформации стопы и косточки с последующим лечением, нужна профилактика. Первым тревожным звоночком должно стать возникновение натоптышей и мозолей. В этом случае пересмотрите гардероб и купите более удобную обувь.
Она должна иметь широкие и округлые носки, чтобы косточка ступни не была сильно зажата. Что касается каблуков, их высота должна быть не более нескольких сантиметров. Ортопеды при поперечном плоскостопии и косточке на ногах всегда назначают своим пациентам ортопедические стельки, изготавливаемые индивидуально.
Что делать самостоятельно?
Если болит стопа и косточка по большим пальцем или с внешней стороны, вы можете начать лечение самостоятельно. Вам потребуется ортопедический бандаж для фиксации выпирающей косточки. Его носят круглосуточно, а на рынке этих приспособлений очень много. Между собой они отличаются ценой, качеством, материалом изготовления и способом фиксации. У всех них одна функция: поддержание сустава в ровном положении и предотвращение выпячивания косточки. Больше подробностей о фиксаторах вы найдете чуть ниже.
Для повседневной обуви купите особые стельки, благодаря которым ступня принимает комфортное положение. Соответственно, они благоприятно сказываются на мышцах, суставах и косточках.
Массаж стоп при шишках и выпирающих косточках эффективно расслабляет нижние конечности и укрепляет мускулатуру, фиксирующую сустав. Крепкие мышечные ткани нужны для исключения деформирования косточки и последующего развития патологии.
Высокой результативностью отличается ЛФК при выпирающей косточке. Особые упражнения укрепляют суставы и мускулатуру, поэтому их обязательно нужно включить в свой привычный образ жизни. например, вы можете делать гимнастику при плоскостопии и косточке каждое утро вместо зарядки.
Напоследок отметим, если есть лишний вес и постоянно болит косточка стопы с внешней или внутренней стороны, возьмитесь за похудение. Уменьшив массу тела, вы снизите нагрузку на ступни.
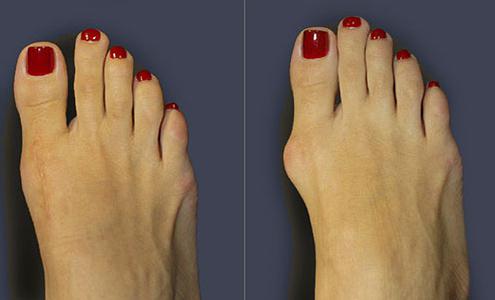
Эффективность фиксаторов
Существуют разные протекторы, предназначенные для нормализации положения деформированного пальца и ступни в целом: шины, вкладыши между пальцами, боковые фиксаторы, бандажи и пр.
Фиксаторы представляют собой разновидность ортопедических шин, которые фиксируют положение стопы при ходьбе или в спокойном состоянии. Благодаря этому они исправляют уже возникшую деформацию. В этих условиях важно обеспечить правильное питание, чтобы в организм попадали необходимые витамины и минералы. За счет них сустав может восстановиться, если стадия патологии косточки еще начальная.
Гимнастика для ступней при шишках особенно хороша на начальных этапах патологии и в профилактических целях. Главное заниматься регулярно, выполняя элементарные движения:
- положите лист бумаги на пол и поднимите его с помощью пальцев ног, а также попробуйте поднимать разные предметы (спичечные коробки, карандаши и пр.);
- скомкайте лист бумаги пальцами ног;
- расставьте пальцы на ногах и задержитесь на минуту (сначала это упражнение дается не каждому, но мышцы постепенно станут более отзывчивыми);
- сгибайте-разгибайте пальцы до тех пор, пока не возникнет усталость;
- согните пальцы и задержитесь на минуту;
- напрягите своды ступней, не подгибая пальцы, и задержитесь на минуту;
- положите на пол скалку или бутылку с водой и катайте ее несколько минут вперед и назад.
Эти элементарные упражнения ЛФК при косточке улучшают кровоснабжение пораженной зоны и укрепляют мышечные ткани.
Хирургия
При поперечном и продольном плоскостопии, когда косточка активно растет и этот процесс невозможно никак остановить, остается хирургическое вмешательство. В современной медицине используются операции с минимальной травматичностью, в ходе которых хирурги изменяют угол между косточками ступней, перераспределяют нагрузку и корректируют плоскостопие.
В современных клиниках операции проводятся не скальпелем, а лазером. Пациенту вводят легкую внутривенную или делают локальную анестезию, после чего выполняются мелкие проколы или разрезы, сквозь которые проводится коррекция деформации. В течение нескольких месяцев после этого человек носит индивидуальную ортопедическую обувь, то есть реабилитационный период совсем простой и непродолжительный.